El cuadro clínico típico es el dolor en grado variable (desde disconfort o pesadez de la pierna hasta calambres musculares), edema (hinchazón del tobillo y pierna) y alteraciones progresivas de la piel, como sequedad, pérdida de elasticidad –atrofia- hasta la aparición de las úlceras, habitualmente localizadas inmediatamente por encima del tobillo, en la cara interna de la pierna. Afecta a un 50% de la población, especialmente mujeres, y suele haber un antecedente familiar, por lo que se considera una enfermedad hereditaria en la mayoría de casos. Algunas circunstancias, como la bipedestación prolongada, la obesidad y el embarazo, agravan los síntomas, pero no son la causa de la enfermedad varicosa.
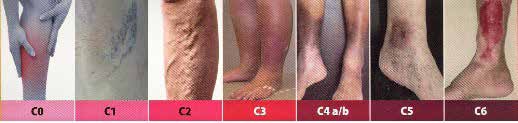
Se utiliza la clasificación CEAP para describir los estadios clínicos de la enfermedad, que es muy útil en la práctica diaria. El diagnóstico se basa en la exploración física y el estudio hemodinámico ecoDoppler color para determinar las venas afectadas por la enfermedad y la presencia o no de alteración de las válvulas venosas.
El tratamiento es variable en función del estadio clínico de la enfermedad. Los pacientes asintomáticos no deben realizar ninguna medida terapéutica. Para la mayoría de casos con síntomas de la enfermedad se recomienda el tratamiento conservador basado en el ejercicio físico (caminar), elevación de las extremidades inferiores durante el reposo y cuidados de la piel (hidratación). Un aspecto muy importante es el uso de medias elásticas de compresión variable. La efectividad de la terapia compresiva se basa en “neutralizar” la tendencia de las venas a la dilatación, evitar el incremento de la presión en las venas por el “fallo” valvular, mejorar la circulación de retorno venoso, la microcirculación capilar y linfática. También es muy importante en caso de úlceras varicosas, además de las curas locales con diferentes tipos de apósitos (ninguno ha demostrado ser superior a otros). No se recomiendan los antibióticos locales para tratar las úlceras crónicas “contaminadas” por la flora bacteriana habitual de la piel y los antibióticos sistémicos sólo están indicados en casos de infección, como, por ejemplo, una celulitis alrededor de una úlcera.
Si consideramos el tratamiento farmacológico debemos hablar de los “flebotónicos”, fármacos derivados de ciertas especies vegetales (ruscus, cítricos, té, uva, taninos, castaño de indias…) que tienen principios activos (flavonoides, rutósidos, dobesilato cálcico) sobre la pared de las venas (fármacos venoactivos). Se suelen emplear de forma combinada con el objetivo de incrementar la tensión de la pared de la vena, reducir la hiperpermeabilidad capilar y la inflamación. En ensayos clínicos han demostrado su eficacia en reducir el edema pero no la tasa de curación de las úlceras.
Todos los fármacos venotónicos tienen en común un origen botánico, incorporados al arsenal terapéutico de forma empírica por su relativa inocuidad y posterior síntesis de compuestos análogos con mayor actividad. No han demostrado una gran eficacia en ensayos clínicos, aunque suelen producir una mejoría notable de la sintomatología, especialmente en pacientes que cumplimentan adecuadamente todos los aspectos que se incluyen en el tratamiento conservador.

El Dr. Carles Corominas i Roura, Angiologia & Cirugia Vascular del Hospital Universitari Son Espases